乳腺癌的组织学类型多样,常见的是「原位癌」和「浸润性癌」。
其中,「浸润性乳腺癌」又可以分为浸润性导管癌(最常见,占 50% ~ 80%)、浸润性小叶癌(第 2 常见类型,占 5% ~ 15%)及小管癌、筛状癌、黏液癌等。
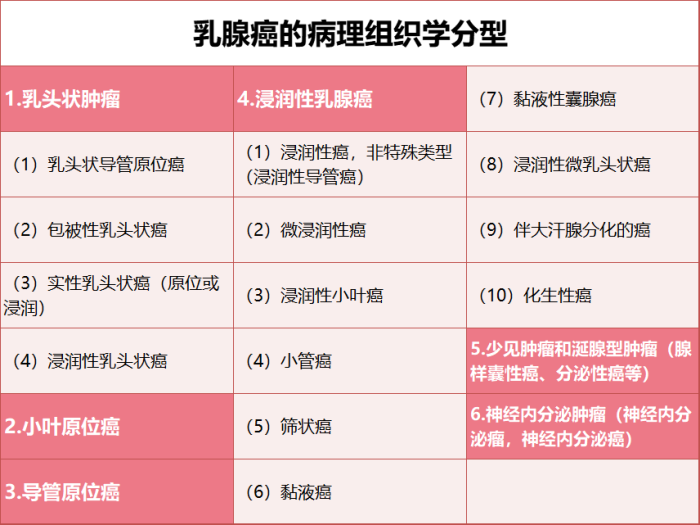
▲ 来源:《乳腺癌诊治指南与规范(2025年版)》[1]
今天,我们重点来聊聊浸润性乳腺癌中较为罕见的类型——「黏液癌(mucinous carcinoma,MC)」。

什么是乳腺黏液癌?
乳腺黏液癌一种特殊类型的浸润性乳腺癌,约占乳腺浸润癌的 2%[2],其特点是肿瘤细胞在生长过程中会分泌大量黏液,分泌黏液后,肿瘤细胞就会漂浮在黏液中。
黏液癌的病理切面一般呈胶冻状,边界较清楚,我们可以把它想象成一块“水果果冻”——其中的“水果”就是肿瘤细胞,漂浮在自身分泌的“果冻”(黏液)之中。


乳腺黏液癌的分类
在组织学上,乳腺黏液癌可进一步分为「单纯型乳腺黏液癌」(pure mucinous breast carcinoma,PMC)和「混合型乳腺黏液癌」(mixed mucinous breast carcinoma,MMC)。
1单纯型乳腺黏液癌:
超过 90% 的黏液成分。
2混合型乳腺黏液癌:
有 50% ~ 90% 的区域为黏液,并混有浸润性导管上皮成分的肿瘤。
此外,乳腺黏液癌若伴有微乳头结构,称之为「微乳头型乳腺黏液癌」。

乳腺黏液癌的临床特征
1好发年龄:
多数西方国家的研究报道显示乳腺黏液癌好发于围绝经期、绝经后及老年女性,但国内以及日本的相关研究报道与之相反,以绝经前的女性更为多见[3-6]。
2临床表现
有明显的肿块,影像学表现为边界清楚的分叶状肿块。
3病理特征
多为 ER 阳性、PR 阳性、HER-2 阴性,多数属于 Luminal A 型;淋巴结受累较少;混合型乳腺黏液癌相较于单纯型乳腺黏液癌,具有更大的淋巴结转移能力。


乳腺黏液癌的预后
乳腺黏液癌被认为是一种预后较好的乳腺癌类型,尤其是单纯型乳腺黏液癌,其自身恶性程度比较低,且不容易转移到其他地方去。
我们来看一下相关的临床研究:
1 SEER
数据库根据 SEER 数据库中 11422 例「单纯型乳腺黏液癌」回顾性分析结果显示[6]:
✦ 单纯型乳腺黏液癌 5 年、10 年、15 年和 20 年的疾病特异性生存率(DSS)分别为 94%、89%、85%和 81%,明显优于浸润性导管癌(P<0.01),二者的总生存期无显著差异。
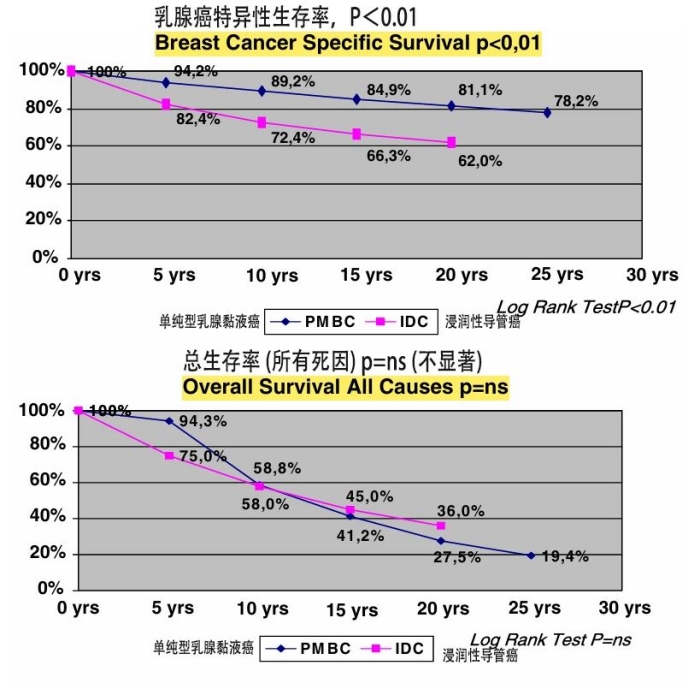
✦ 淋巴结状态是最重要的预后因素(淋巴结阴性患者的疾病特异性生存率明显优于淋巴结阳性患者),其次是年龄、肿瘤大小、孕激素受体(PR)和核分级。
※ DSS:疾病特异性生存率,是指在特定时间内,未因某种特定疾病死亡的患者所占的比例;OS:总生存期;当 p 值大于 0.05时,提示差异无统计学意义;当 P 值小于0.05时,表示差异有统计学意义。
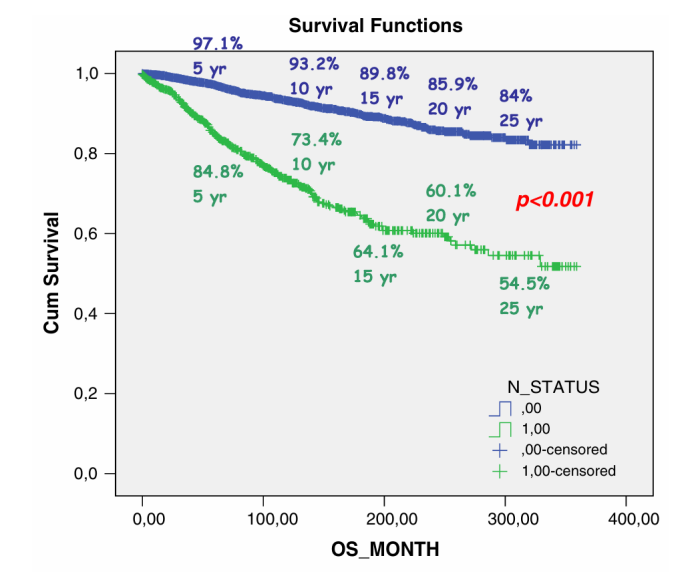
2 韩国的一项回顾性研究
该研究共纳入了 268 例乳腺黏液癌患者和 2455 例浸润性导管癌患者,中位随访时间为 49.7 个月,结果显示[7]:
✦ 乳腺黏液癌的 5 年 DFS 率为 95.2%, 5 年 OS 率为 98.9%,与浸润性导管癌无显著差异(p=0.061和p=0.072)。
✦ 其中,单纯型乳腺黏液癌的 5 年 DFS 率为 96.1%,5 年 DFS 和 OS 均优于浸润性导管癌(p=0.044和p=0.025);且其 5 年 OS 优于混合型乳腺黏液癌(p=0.043)。
✦ 淋巴结状态是乳腺黏液癌的重要预后因素。
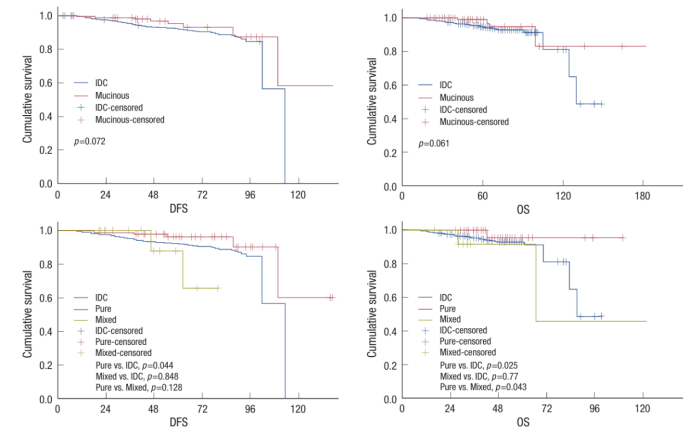
※ DFS:无病生存期;OS:总生存期。

乳腺黏液癌怎么治疗?
乳腺黏液癌的局部治疗包括「手术±放疗」,基本与浸润性导管癌无太大差异。
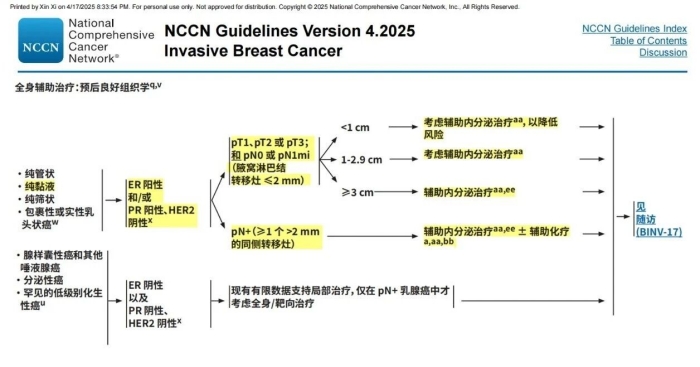
对于全身药物治疗,NCCN 指南建议[8]:
1 对于预后良好组织学类型(如纯黏液癌),且呈 ER 阳性和/或 PR 阳性、HER-2 阴性(即 Luminal A 型或 Luminal B1型),
✦ 在没有淋巴结受累或淋巴结转移灶 ≤ 2 mm的情况下,可以考虑仅内分泌治疗;
✦ 对于淋巴结受累(≥ 1个 > 2 mm的同侧转移灶),考虑辅助内分泌治疗±化疗。
2 若乳腺黏液癌的 ER 为阴性,则应按照其具体的分子分型进行全身药物治疗。
总而言之,乳腺黏液癌虽然是一种较为罕见的乳腺癌组织学类型,但由于其多为 ER 阳性、PR 阳性、HER-2 阴性、淋巴结受累较少,预后相对较好,尤其是单纯型乳腺黏液癌,因此治疗方式可以相对温和,但具体的治疗策略得根据分子分型、肿瘤大小、是否有淋巴结转移等综合决定,请谨遵医嘱治疗。
参考文献
[1] 中国抗癌协会乳腺癌专业委员会.乳腺癌诊治指南与规范(2025年版精要本)[J].中国癌症杂志,2023,33(12):1092-1187.
[2] 邵志敏,沈镇宙,徐兵河. 乳腺肿瘤学(第三版).
[3] Marrazzo E, et al. Mucinous breast cancer: A narrative review of the literature and a retrospective tertiary single-centre analysis. Breast. 2020 Feb;49:87-92.
[4] Lu K, et al. Clinicopathological and genomic features of breast mucinous carcinoma. Breast. 2020 Oct;53:130-137.
[5] 顾林,穆振宇,宁连胜,等.女性乳腺粘液腺癌101例临床分析[J].中华普通外科杂志,2002,(07):45-46.
[6] Di Saverio S, et al. A retrospective review with long term follow up of 11,400 cases of pure mucinous breast carcinoma. Breast Cancer Res Treat. 2008 Oct;111(3):541-7.
[7] Bae SY, et al. Mucinous carcinoma of the breast in comparison with invasive ductal carcinoma: clinicopathologic characteristics and prognosis. J Breast Cancer. 2011 Dec;14(4):308-13.
[8] NCCN乳腺癌临床实践指南(2025版)
声明:本文旨在为读者分享和科普,仅供参考,如有不适症状,请及时咨询医生。
END
工作人员
编辑丨林允夏子
审核丨蔡阳阳医生、尤秋婷医生
图源丨千库网
苏逢锡教授团队
 标签来源:诊断检查
标签来源:诊断检查